構造的から機能的アプローチへ
現代の痛み医療がうまく行かないのは構造的アプローチをしているからです。構造的アプローチというのは、椎間板ヘルニアとか軟骨のすり減りと言った構造的な変化が、痛みや凝り、しびれ感などの症状を起こしているという前提で診断している事です。
なぜ、構造的アプローチでは痛み医療がうまく行かないのでしょうか?それは、臨床的な症状は主に機能の変化と関連性が深く、構造的な変化との関連性はとても少ないのです。機能というのは「運動機能」「内臓機能」「免疫機能」など私たちの身体を維持し、運営して行く働きの事です。
この機能に障害が出始めると臨床的な症状は顕著に表れ始めます。例えば運動機能に障害が出ると出来ない動きをカバーするために、通常はあまり使われない部位が過剰に使われ始めます。そうなるとそこに過負荷が掛かり、筋が損傷し痛みや凝りを発するようになります。
となりますと、CTやMRIで明確に見つかった構造的な変化は臨床的な症状とは無関係な事もあり得るという事を示しています。CTやMRIで「椎間板ヘルニア」「脊柱管狭窄症」「すべり症」「軟骨のすり減り」が見つかったからと言って、もしかするとそれは症状とは直接的な関係はないかも知れないのです。
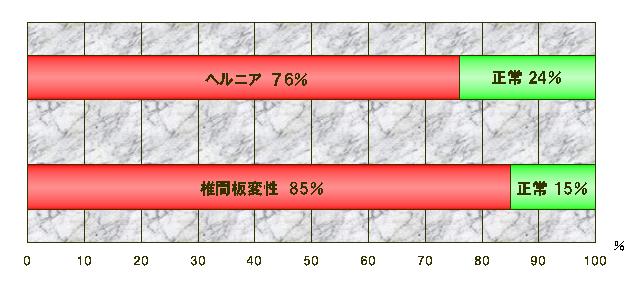
それを示しているのが下記のグラフです。これは1995年に国際腰痛学会で発表された論文ですが、腰に痛みを感じていない無症状の人を調べた研究です。痛みがない人でもヘルニアは76%の人に見つかり、椎間板の変性は、何と85%の人に見つかったのです。
このグラフを見られた方は、腰痛で医療機関を受診し、「椎間板ヘルニアが見つかりました。」と言われても、それが本当に原因なのかはかなり疑問だと言わざるを得ないと感じられたと思います。
次のデータは腰痛の患者さん200名と、健常者200名に対して、構造の異常の有無を調べたものです。腰痛を感じていない人でも、構造の異常は腰痛で困っている方と同様に見られる事がよく分かります。この事も「構造の異常=痛みの発現」ではない事を示しています。

保存療法と手術の改善率
| 1年後 | 4年後 | 10年後 | |
|---|---|---|---|
| 保存療法 | 61% | 86% | 93% |
| 手術 | 90% | 89% | 92% |
次ページ:痛みの原因を探そう!